Анестезиология в стоматологии
Виды обезболивания в стоматологической практике:
1. Общее: – при общем обезболивании достигается состояние обратимого торможения ЦНС с помощью лекарственных средств. Происходит выключение сознания, устранение восприятия болевых импульсов, подавляются некоторые рефлексы, расслабляются скелетные мышцы. В организме поддерживаются адекватный газообмен и кровообращение, регуляция обменных процессов.
Показаниями к общему наркозу в амбулаторных условиях является психоэмоциональная неустойчивость пациента, непереносимость местных анестетиков( невозможность подобрать препараты для другого метода обезболивания), проведение болевых операций у детей, заболевания ЦНС со снижением интеллекта ( олигофрения, болезнь Дауна, эпилепсия), не позволяющие добиться контакта с пациентом, детский церебральный паралич, настоятельное желание пациента лечить зубы только под наркозом.
Наркоз в амбулаторных условиях проводится только квалифицированным анестезиологом.
Основным методом обезболивания в амбулаторной стоматологической практике является местная анестезия. Но этот метод обезболивания не всегда является адекватным и эффективным. Так, например, при гнойно – воспалительных процессах обезболивающий эффект часто оказывается недостаточным. Ограничены возможности местной анестезии у больных с эмоционально – лабильной психикой, аллергических реакциях на местные анестетики. При неадекватной местной анестезии трудно качественно выполнить все этапы хирургического вмешательства. Поэтому обоснована необходимость внедрения в амбулаторную хирургическую практику современных методов общего обезболивания. Комплексной защитой пациента во время стоматологических манипуляций должен заниматься анестезиолог. Однако такой подход не освобождает стоматолога от необходимости знать показания и противопоказания к применению общего обезболивания, особенностей премедикации, наркоза, посленаркозного периода при использовании различных препаратов, возможных осложнений в ходе проведения стоматологических вмешательств под общим обезболиванием, способов их предупреждения и устранения.
Только тесное сотрудничество стоматолога и анестезиолога с глубоким пониманием сущности действий друг друга может обеспечить оптимальные условия для проведения лечебных стоматологических мероприятий с минимальным риском для больного.
Основные требования, предъявляемые к средствам общего обезболивания в амбулаторных условиях – быстрота действия препарата и быстрое пробуждение больного после прекращения наркоза, минимальная токсичность используемых препаратов, обеспечение достаточной релаксации жевательных мышц, минимальное воздействие на слюноотделение. Оптимальной длительностью наркоза принято считать 60 минут, а у людей пожилого возраста, имеющих несколько сопутствующих заболеваний, наркоз не должен превышать 45 минут.
В зависимости от способа введения общего анестетика различают ингаляционный и неингаляционный наркоз.
При ингаляционном наркозе общие анестетики вводятся в виде пара или газа через дыхательные пути с последующей диффузией из альвеол в кровь. При этом происходит более быстрое поступление анестетика в кровь по сравнению с внутривенным введением анестетика. Чаще используется смесь закиси азота, фторотана и кислорода, а также метоксифлуран, энфлуран, изофлуран и др.
Неингаляционная общая анестезия включает в себя все методы, при которых местный анестетик поступает в организм не через дыхательные пути – внутривенная анестезия, внутримышечная, пероральная, ректальная, а также немедикаментозные электростимуляционные методы ( регионарная электроиглоанальгезия, центральная электростимуляционная анестезия). Пероральный и ректальный методы общей анестезии практически не применяются из-за сложности дозировки, невозможности учета индивидуальных условий всасывания препаратов слизистой оболочкой желудка и прямой кишки, возникновения диспептических явлений , тошноты, рвоты. Метод с применением подслизистого введения препаратов – для премедикации и ( или ) базисного наркоза предложен в 2000 году профессором Грифином Дж.В..
д слизистую оболочку в области премоляров верхней челюсти в одном шприце вводят транквилизатор и местный анестетик в необходимой для требуемого состояния дозе. Местный анестетик вводится для безболезненного введения транквилизатора. По получении необходимого эффекта ( седации без выключения сознания или наркотического сна) проводят местную анестезию в зоне вмешательства или переходят к общему обезболиванию.
Для неингаляционного наркоза в стоматологической практике чаще используют гексенал, тиопентал натрия , сомбревин, оксибутират натрия, кетамин( для внутривенного наркоза)
2.Местное:- такие методы воздействия на ткани определенной области тела человека, которые не выключают сознания и вызывают потерю болевой чувствительности тканей этой области. Ведущий метод обезболивания в стоматологии. Показан во всех случаях при выполнении стоматологических вмешательств, сопровождающихся болевой реакцией.
3.Комбинированное обезболивание — комбинация местной анестезии и наркоза, одновременное применение разных общих анестетиков для оптимального использования их положительных свойств.
Местная анестезия.
Каждый способ, применяемый для обезболивания тканей челюстно-лицевой области, характеризуется путем и местом подведения местноанестезирующего раствора, а также анестезируемыми нервами.
В соответствии с общей классификацией все способы местной анестезии подразделяют их на три типа (Вишневский А.А., 1974; БизяевА.Ф. 1998):
аппликационная (от лат. Applicatio — прикладывание), терминальная (от лат. Terminus — предел, конец), или поверхностная анестезия, которая осуществляется путем нанесения анестезирующих средств на поверхность тканей. Пропитывая поверхностные слои тканей, анестезирующие средства блокируют расположенные в этих слоях рецепторы и терминальные части периферических нервных волокон;
инфильтрационная (от лат. Infiltratio — пропитанное) анестезия осуществляется пропитыванием глубоких слоев тканей анестезирующим раствором, вводимым через инъекционную иглу. Зона анестезии в этом случае также ограничена областью диффузии раствора, блокирующего рецепторы и периферические нервные волокна в этих слоях тканей. Наиболее часто инфильтрационную анестезию проводят введением анестезирующего раствора под слизистую оболочку, над надкостницей, внутрикостно или в пародонтальные ткани;
При аппликационной и инфильтрационной анестезии воздействуют на рецепторы, воспринимающие болевые раздражения.
регионарная (от лат. Region — область) анестезия достигается направленным введением анестезирующего раствора, при котором раствор концентрируется вокруг нервных стволов, сплетений или корешков спинного мозга. Благодаря этому происходит их блокада, и эффект анестезии возникает в той области тела, которая иннервируется анестезируемыми нервными образованиями.
Регионарная анестезия, при которой анестезирующий раствор концентрируется вокруг участка нерва или нервного ствола, в результате чего проведение по нему нервных импульсов нарушается, называется проводниковой анестезией.
Эта анестезия осуществляется введением анестезирующего раствора или внутрь нервного ствола — эндоневрально, или в непосредственной близости от него — периневрально. Эндоневральный способ введения для обезболивания стоматологических вмешательств в настоящее время не применяется ввиду его травматичности и высокого риска постинъекционных местных осложнений.
В стоматологии используются все три типа местной анестезии: аппликационная, инфильтрационная и проводниковая, причем последние два являются основными, наиболее часто используемыми.
Инъекционные способы местной анестезии: раствор анестетика вводится в ткани с помощью полой иглы или высокого давления( безыгольный метод- инъектором) – инфильтрационная и проводниковая анестезии
В середине 1980-х годов в отечественной стоматологической практике широко применялись отечественые безыгольные инъекторы. Но в то время не было современных анестетиков, а также в силу технических особенностей самих инъекторов эта методика не задержалась надолго в практике. В 2001 году немецкая фирма » Rosh AG Medizintechnik» запатентовала для стоматологической практики систему INJEX TM . Инъектор действует за счет активации пружины. После нажатия спускового механизма энергия сжатой пружины заставляет перемещаться плунжер внутри ампулы, происходит выброс местного анестетика через тонкое капиллярное отверстие.
Неинъекционные способы – обеспечивают поверхностное обезболивание тканей без инъекции в них обезболивающих веществ: аппликационная анестезия ( химический метод), обезболивание холодом ( физический метод), электрофорез анестетика.
Аппликационная анестезия ( химический метод)–
анестезия путем смазывания, нанесения анестетика на поверхность тканей, при этом обезболивают терминальные нервные окончания. Аппликационное обезболивание используют при вмешательстве на слизистой оболочке полости рта, твердых тканях и пульпе зуба,применяют при проведении небольших по объему манипуляций, не требующих инъекционного обезболивания.
Показания к аппликационному обезболиванию:
1. Обезболивание места укола перед инъекционной анестезией.
2.При вмешательствах на слизистой оболочке.
3. При пункции верхнечелюстной пазухи
Техника аппликационного обезболивания слизистой оболочки
Проводим антисептическую обработку (полоскание полости рта раствором антисептика).
Место, которое нужно обезболить (операционное поле), должно быть изолировано и высушено от слюны.
Обезболивающие вещества применяют в виде жидкости (раствора, аэрозоля), геля, смазки, пасты.
Обезболивающее вещество, в случае применения его в виде раствора, наносят на операционное поле смоченным в растворе валиком или смоченным в обезболивающем растворе и слегка отжатым ватным или марлевым шариком. Обезболивающую жидкость в виде аэрозоля распыляют на операционном поле Обезболивающее вещество, применяемое в виде геля, смазки, пасты, наносят на слизистую оболочку тонким слоем.
Обезболивающие вещества должны находиться в области операционного поля в течение 1-3 мин и на протяжении этого времени не контактировать со слюной.
Перед вмешательством операционное поле освобождают от остатков обезболивающего вещества (смазки, пасты) и проверяют чувствительность иглой или зондом. При недостаточном обезболивании аппликационную анестезию повторяют с выполнением всех правил.
Инфильтрационная анестезия подразделяется на прямую и непрямую.
Прямая анестезия- анестетик вводят непосредственно в ткани операционного поля. Используют при оперативных вмешательствах на мягких тканях и органах полости рта, лица, альвеолярного отростка, других областей.
Непрямая – раствор анестетика из созданного депо диффундирует в глубже расположенные ткани, на которых проводят оперативное вмешательство. Применяют при удалении зубов, проведении костных операций на альвеолярном отростке. В этом случае анестетик из- под слизистой оболочки проникает в толщу губчатого вещества кости и пропитывает нервные окончания, идущие от зубного сплетения к зубам и другим тканям.
Пародонтальные способы местной анестезии
По показаниям, в любом разделе стоматологии, могут быть применены пародонтальные (дополнительные) [Маlamed S., 1997] способы анестезии, с помощью которых достигается обезболивание твердых тканей зубов и пародонта. К таким способам относятся:
— внутрисвязочная, или интралигаментарная, анестезия;
— внутриперегородочная, или интрасептальная анестезия;
— внутрипульпарная и внутриканальная анестезии.
Преимущество пародонтальных способов анестезии перед другими видами местного обезболивания заключается в достижении эффекта при введении значительно меньших объемов анестетика — 0.2—0.5 мл, так как зона его диффузии зависит прежде всего от давления и в меньшей степени от дозы.
Применение этих способов анестезии показано при лечении зубов, их препарировании под коронки, при удалении зубов, при проведении лоскутных операций, имплантации зубных опор и т. п.
Их использование снижает риск осложнений ввиду значительного сокращения потенциальной токсичности препарата, что особенно важно для пациентов с сопутствующими соматическими заболеваниями.
По-существу, внутрисвязочная и внутриперегородочная анестезия относятся к внутрикостному ( спонгиозному) методу обезболивания.
При интралигаментарной анестезии анестетик вводится непосредственно в периодонт зуба под некоторым давлением для преодоления сопротивления тканей. Р-р анестетика, вводимый под большим давлением , распространяется в губчатое вещество и костномозговое пространство кости, в пульпу зуба, а при незначительном давлении — в сторону десны и надкостницы.
ред проведением анестезии проводим антисептическую обработку коронки зуба и десневой борозды. Иглу водят в десневую бороздку под углом 30 * к центральной оси зуба. скос иглы обращен к поверхности корня. Иглу продвигают в периодонт на глубину 1-3 мм. Для обезболивания однокорневых зубов достаточно 0,2 мл анестетика, многокорневых – 0,4-0,6 мл. Анестезия наступает через 15- 45 секунд, действие продолжается до 45 минут при использовании анестетика с вазоконстриктором.
При неэффективности обычной инфильтрационной анестезии , когда депо анестетика создается под слизистой оболочкой альвеолярного отростка или под надкостницей, можно провести внутрикостную анестезию, когда анестетик вводят непосредственно в губчатую кость альвеолярного отростка между корнями зубов. Для этого под аппликационной или инфильтрационной анестезией специальным трепаном или тонким шаровидным бором прокалывают мягкие ткани межзубного сосочка у основания его до кости. Трепан располагают под углом 40-60 градусов к горизонтальной плоскости. Затем на малых оборотах бормашины трепанируют наружную компактную пластинку. Через сформированный канал вводят инъекционную иглу в губчатое вещество альвеолярного отростка и инъецируют 1-2 мл анестетика. Сразу же в пределах двух зубов , между корнями которых проведена анестезия, наступает глубокое обезболивание вследствие выключения нервных стволиков, идущих к пульпе и периодонту зубов.Продолжительность анестезии около 1 часа. Методика трудоемка, при формировании канала в кости возможно травмирование сосуда, а т.к. в костной ткани сосуд не спадается , то при введении анестетик может легко попасть в кровеносное русло, что вызовет общие осложнения. В амбулаторных условиях применяется редко
Внутрисвязочная (интралигаментарная) анестезия — введение анестетика в периодонтальное пространство зуба с помощью специального инъектора и иглы под большим давлением.
Введенный раствор распространяется по периодонтальной щели и далее через lamina cribriformis в альвеолу, окружающую корень зуба, включая его верхушечную часть.
Анестезию производят, предварительно удалив налет с зуба и проведя его антисептическую обработку и околозубной бороздки. Иглу вводят под углом 30° к центральной оси зуба, проколов десневую бороздку на глубину 1—3 мм до появления ощущения сопротивления. Затем под большим давлением медленно, в течение 7—8 с, выводят анестетик. Повторяют этот прием 2—3 раза с интервалом в 5—7 с, после чего удерживают иглу на достигнутой глубине 10—15 с во избежание оттока анестетика. Следует иметь в виду, что форсированное введение раствора может привести к подвывиху зуба, что не имеет значения только в случае предстоящего его удаления.
Анестезия наступает в течение 30— 40 с и продолжается 20—30 мин. Она достаточно эффективна в области всех групп зубов за исключением клыков верхней и нижней челюстей и центральных резцов верхней челюсти, что объясняется длиной их корней.
Внутриперегородочная (интрасептальная) анестезия достигается введением анестетика в костную перегородку между лунками зубов. Введенный раствор распространяется по костномозговым пространствам в область соседних зубов до уровня периапикальных тканей и по внутрисосудистым образованиям пародонта, обеспечивая эффект анестезии пульпы зубов и пародонта.
Обезболивание наступает в течение 1 мин и достигается введением через специальную иглу под прямым углом к поверхности в костную ткань вершины межзубной перегородки 0.2—0.4 мл раствора на глубину 1—2 мм.
Достигаемое эффективное обезболивание и выраженный гемостаз обеспечивает возможность хирургических вмешательств на мягких и твердых тканях пародонта в объеме кюретажа, лоскутных операций, имплантации зубных опор и т. п.
Внутрипульпарная и внутриканальная анестезии могут быть выполнены в случаях, когда не был достигнут достаточный эффект обезболивания использованием других способов. Анестезия обеспечивается введением 0.2— 0.3 мл раствора внутрипульпарно или, продвигая иглу вглубь, внутриканально, под давлением.
Эффект анестезии наступает немедленно.
Премедикация –медикаментозная подготовка к обезболиванию и проведению хирургического вмешательства для предотвращения развития осложнений общего характера ( обморок, коллапс, гипертонический криз и т.д.), для снятия психоэмоционального напряжения перед вмешательством.
Премедикация приводит к стабилизации функции ЦНС, повышает порог болевой чувствительности, усиливает действие анестетиков.
Наиболее распространенной формой премедикации в амбулаторных условиях является назначение транквилизаторов за 30-40 мин до стоматологического вмешательства. Транквилизаторы снимают у пациента чувство страха, чрезмерную эмоциональную возбудимость, раздражительность, агрессивность. Транквилизаторы усиливают действие анестезирующих веществ, анальгетиков, снотворных и наркотических препаратов. Их нельзя назначать до и во время работы водителям машин. Необоснованное и бесконтрольное их назначение может привести к побочным явлениям ( лекарственной зависимости)
Диазепам- группа бензодиазепинов, вызывает уменьшение тревожности больного, обладает седативным действием, способностью вызывать амнезию.
Любая медикаментозная подготовка не исключает необходимость проведения местной анестезии.
При обезболивании в стоматологии применяют лекарственные препараты следующих групп:
-
Транквилизаторы
-
Аналгезирующие средства
-
Местноанестезирующие средства
-
Препараты для общего обезболивания
Аналгезирующими средствами, анальгетиками, называют лекарственные препараты, обладающие способностью устранять или ослаблять боль. Обезболивание при применении анальгетиков не сопровождается выключением сознания и нарушением двигательных функций.
По химической природе, характеру и механизму действия анальгетики делят на две основные группы: а) наркотические анальгетики; б) ненаркотические анальгетики
Наркотические анальгетики. Основным свойством наркотических анальгетиков является их высокая аналгезирующая активность. Наркотические анальгетики, воздействуя на таламические центры болевой чувствительности, уменьшают восприятие центральной нервной системой болевых импульсов. Усиливают действие местных анестетиков, понижают возбудимость дыхательного центра, угнетают кашлевой и рвотный рефлексы.
В стоматологической практике наркотические анальгетики применяют в пред- и послеоперационном периодах при переломах и других операциях в челюстно-лицевой области. При повторном применении наркотических анальгетиков обычно развивается привыкание. При менение опиоидных препаратов на амбулаторном приеме должно быть строго ограничено.
Ненаркотические анальгетики. Эффективность обезболивающего действия ненаркотических анальгетиков значительно ниже, чем наркотических. Однако в условиях амбулаторного лечения применение сильнодействующих веществ нецелесообразно. К наркотическим анальгетикам у больных возникают привыкание и пристрастие, поэтому давать их в руки пациентам нельзя. Препараты группы ненаркотических анальгетиков применяются в условиях амбулаторного поликлинического приема. Они снимают болевые ощущения различного происхождения (невралгия, миозиты, артриты, головная и зубная боль и др.). Не оказывают угнетающего действия на дыхательный и кашлевой центры, не вызывают эйфории и явлений лекарственной зависимости. При лихорадочных состояниях оказывают жаропонижающее и противовоспалительное действие. В механизме действия этих препаратов определенную роль играет их влияние на таламические центры мозга, что приводит к торможению проведения болевых импульсов к коре головного мозга.
Ненаркотические анальгетики типа парацетамола; нестероидные противовоспалительные препараты – аспирин, кетопрофен, кеторолак, лорноксикам и др.
Местноанестезирующие средства.
Арсенал лекарственных препаратов для местного обезболивания весьма разнообразен. Механизм действия местных анестетиков связан с блокирующим действием плазматической мембраны нервного волокна, отвечающей за генерирование и передачу нервного импульса. В результате блокады нервные импульсы из зоны операции не поступают в ЦНС.
Происходит выключение болевой , температурной, тактильной чувствительности.
Препараты, применяемые для местного обезболивания, должны быть хорошо растворимы в воде, должны быстро проникать в нервную ткань, обладать низкой токсичностью, не вызывать раздражающего действия. Желательно, чтобы они обладали сосудосуживающим действием или были совместимы с сосудосуживающими препаратами. Местные анестетики последнего поколения отвечают всем этим требованиям.
Анестезия на бугре верхней челюсти. Цель анестезии — блокирование задних альвеолярных ветвей, располагающихся в крылонёбной ямке и на задненаружной поверхности бугра челюсти. Этот вид анестезии может быть выполнен внутриротовым и внеротовым доступами.
Внутриротовой доступ: при полуоткрытом рте зубоврачебным зеркалом отводят в сторону щеку, обеспечивая достаточный обзор свода преддверия рта и натяжение слизистой оболочки переходной складки в области моляров. Иглу вкалывают в слизистую оболочку выше проекции верхушек зубов на уровне второго-третьего моляров, а при их отсутствии — позади скулоальвеолярного гребня, вводя ее под углом 45° и продвигая вверх, назад и внутрь. При этом нужно следить за тем, чтобы игла все время скользила скошенной поверхностью острия по кости. По ходу продвижения иглы следует медленно выпускать раствор анестетика, предупреждая тем самым повреждение кровеносных сосудов крыловидного сплетения. Продвигая иглу на глубину 2—2.5 см, депонируют раствор анестезирующего вещества, чем достигается обезболивание области моляров, прилежащих к ним со стороны преддверия рта слизистой оболочки и надкостницы, а также задненаружной костной стенки верхнечелюстной пазухи .
Внеротовой доступ: проколов кожу у передненижнего угла скуловой кости, направляют иглу под углом 45° вверх и внутрь к бугру верхней челюсти, доводя ее до кости; после чего депонируют раствор анестетика. Время наступления анестезии в зоне обезболивания такое же, как и при анестезии внутриротовым доступом. Вместе с тем надо иметь в виду, что в процессе обезболивания при проведении анестезии на бугре верхней челюсти в результате повреждения инъекционной иглой вен крылонёбного сплетения неизменно возникает гематома.
Проведенные компьютерно-томографические исследования путей распространения инъецируемого анестетика при проведении «туберальной» анестезии подтвердили высокую вероятность такого осложнения.
Анестезия подглазничного нерва. Цель анестезии — блокирование разветвления ветви нижнеглазничного нерва, образующего после выхода из костного канала малую «гусиную лапку» , а также передних и средних верхних альвеолярных ветвей.
В результате анестезии у нижнеглазничного отверстия происходит обезболивание резцов, клыка, премоляров, прилегающей к ним десны со стороны преддверия рта, костной ткани альвеолярного отростка и перегородки носа, слизистой оболочки и костных структур передней, частично задненаружной, нижней и верхней стенок верхнечелюстной пазухи, кожи подглазничной области, нижнего века, крыла носа, кожи и слизистой оболочки верхней губы.
Подглазничное отверстие, являющееся ориентиром при проведении анестезии, проецируется на кожу лица на 0.5 см ниже края глазницы и соответствует линии, проведенной через центр зрачка глаза, смотрящего вперед. Этот вид анестезии может быть выполнен внеротовым и внутриротовым доступами.
Внеротовой доступ: пальпаторно определяют нижний край глазницы, обнаруживают желобок, соответствующий месту соединения скуловой кости со скуловым отростком челюсти и, растянув кожу между I и II пальцами левой руки, вкалывают иглу, отступя на 0.7 см вниз от края глазницы. Иглу продвигают вверх и кнаружи по направлению к кости. Достигнув ее поверхности, не проникая иглой в канал, выпускают анестезирующий раствор. Обезболивание наступает через 2— 3 мин.
Внутриротовой доступ: I и II пальцами левой руки отводят верхнюю губу кверху и кнаружи, а средним пальцем фиксируют место проекции нижнеглазничного отверстия, которое при внутриротовом доступе находится на пересечении двух линий — горизонтальной, проходящей на 0.5—0.75 см ниже нижнеглазничного края, и вертикальной, проходящей по оси второго верхнего премоляра соответствующей стороны, Иглу вкалывают на 0.5 см кверху от края прикрепления переходной складки между средним и боковым резцами и продвигают ее вверх, вперед и кнаружи по направлению к нижнеглазничному отверстию до упора в поверхность кости, где и инъецируют анестетик
Анестезия у большого нёбного отверстия. Этот метод анестезии обеспечивает блокирование иннервации веточками большого нёбного нерва, в результате чего достигается обезболивание слизистой оболочки соответствующей стороны твердого нёба, альвеолярного отростка с нёбной стороны от третьего моляра до середины коронковой части клыка. Зона обезболивания может распространяться до бокового резца и на вестибулярную поверхность в области третьего моляра. У некоторых больных граница обезболивания достигает второго премоляра.
Большое нёбное отверстие располагается в горизонтальной пластинке нёбной кости и пирамидальном ее отростке у основания альвеолярного отростка, на 0.5 см кпереди от границы твердого и мягкого нёба. На слизистой оболочке над отверстием имеется небольшая впадина.
Проекция отверстия на слизистую оболочку твердого нёба находится на пересечении двух взаимно перпендикулярных линий:горизонтальная проходит через середину коронковой части третьего моляра, а вертикальная — через середину линии, соединяющей гребень альвеолярного отростка с серединой верхней челюсти.
Техника анестезии: при широко открытом рте шприц с иглой направляют от противоположного его угла и вкалывают иглу на 1 см кпереди и кнутри от проекции нёбного отверстия на слизистую оболочку. Иглу продвигают кзади и кнаружи до соприкосновения с костью. Вводят 0.5 мл анестезирующего раствора. Через 2—3 мин наступает обезболивание .Если анестетик введен непосредственно у большого нёбного отверстия, и тем более в просвет крылонёбного канала, то обезболивание распространяется на задние нёбные нервы, выходящие из малого нёбного отверстия, в результате чего происходит анестезия мягкого нёба, что может вызвать тошноту и позывы на рвоту. Другим осложнением анестезии, связанным с избыточным введением раствора под давлением, может быть развитие некроза мягких тканей твердого нёба, что наиболее вероятно у пациентов с атеросклерозом сосудов.
Анестезия у резцового отверстия. Этот вид анестезии обеспечивает обезболивание переднего отдела слизистой оболочки твердого нёба в области передних зубов путем выключения носонёбного нерва.
Резцовое отверстие расположено между передними резцами на 7—8 мм кзади от десневого края на пересечении линий, соединяющих дистальные края шеек клыков и срединного нёбного шва ( за резцовым сосочком) Игла параллельна оси центральных резцов.
Техника анестезии: больной сидит в кресле с запрокинутой назад головой и широко открытым ртом. Иглу вкалывают в слизистую оболочку около резцового отверстия на глубину 3—4 мм и медленно выпускают анестезирующий раствор. Вкол иглы в сосочек очень болезнен, поэтому для инъекции используют тонкие иглы, предварительно проведя аппликационное обезболивание. Анестезия наступает спустя 2—3 мин.
Внутриносовой способ- анестетик вводят у основания перегородки носа с обеих сторон или путем аппликации 2% р-ра дикаина с адреналином на слизистую дна полости носа и его перегородки с обеих сторон.
Обезболивание нижнелуночкового нерва у нижнечелюстного отверстия ( мандибулярная анестезия)
Цель анестезии – блокирование нижнего луночкового и язычного нервов в области нижнечелюстного отверстия.
Целевой пункт: Нижнелуночковое отверстие расположено на внутренней поверхности ветви нижней челюсти на уровне жевательной поверхности нижних моляров, а у детей и стариков — несколько ниже. ( от переднего края внутренней поверхности ветви нижней челюсти на расстоянии 15 мм, отзаднего края – на 13 мм, от вырезки нижней челюсти – на 22 мм, от основания нижней челюсти — на 27 мм). Спереди и изнутри отверстие нижней челюсти прикрыто костным выступом – язычком нижней челюсти, поэтому обезболивающий раствор надо вводить на 0,75-1 см выше уровня отверстия — над верхним полюсом костного выступа, туда, где нерв перед вхождением в канал лежит в костном желобке и находится рыхлая клетчатка.
Зона обезболивания: обезболивание зубов соответствующей половины нижней челюсти и альвеолярной ее части, десны, слизистой оболочки подъязычной области, кожи и слизистой оболочки нижней губы, кожи соответствующей половины подбородка, а также 2/3 языка.
Анестезия может быть выполнена внеротовым и внутриротовым доступами. Внутриротовой доступ: обезболивание может быть проведено аподактильно или после предварительного ощупывания костных анатомических ориентиров. Анестезию после предварительного ощупывания начинают с пальпаторного определения позадимолярной ямки и височного гребешка, который и является ориентиром для вкола иглы. При широко открытом рте инъектор располагают на уровне премоляров противоположной стороны и вкалывают иглу кнутри от височного гребешка, на 0.7—1.0 см выше поверхности смыкания близстоящего зуба, продвигая ее кнаружи и кзади до соприкосновения с костью. Выводят часть анестезирующего раствора, чем достигают блокирование язычного нерва. Продвинув иглу вглубь еще на 2 см и достигнув костного желобка, вводят оставшуюся часть раствора анестетика, блокируя нижний луночковый нерв
При выполнении анестезии аподактильным способом в качестве ориентира используют крыловидно-челюстную складку, располагающуюся кнутри от височного гребешка. При широко открытом рте и аналогичном изложенному выше положении инъектора, иглу вкалывают в наружный скат крыловидно-челюстной складки на середине расстояния между поверхностями смыкания верхних и нижних моляров, продвигая ее кнаружи и кзади до соприкосновения с костью. Вводят анестезирующий раствор, блокируя нижний луночковый и язычный нервы. При применении обоих способов анестезии внутриротовым доступом эффект обезболивания наступает спустя 3—5 мин и продолжается не менее 1.5 ч.
При этой анестезии обезболивающий раствор вводят в область нижнечелюстного валика (torus mandibulae). Он находится в месте соединения костных гребешков, идущих от венечного и мыщелкового отростков, — выше и кпереди от костного язычка нижней челюсти. Ниже и кнутри от валика располагаются нижний альвеолярный, язычный и щечный нервы, окруженные рыхлой клетчаткой. При введении анестетика в данную зону эти нервы могут быть выключены одновременно.
При проведении анестезии рот больного должен быть открыт максимально широко. Вкол иглы производят перпендикулярно слизистой оболочке щеки, направляя шприц с противоположной стороны, где он располагается на уровне больших коренных зубов. Местом вкола является точка, образованная пересечением горизонтальной линии, проведенной на 0,5 см ниже жевательной поверхности верхнего третьего большого коренного зуба и бороздки, образованной латеральным скатом крыловидно-нижнечелюстной складки и щекой .Иглу продвигают до кости (на глубину от 0,25 до 2 см). Вводят 1,5—2 мл анестетика, блокируя нижний луночковый и щечный нервы. Выведя иглу на несколько миллиметров в обратном направлении, инъецируют 0,5—1 мл анестетика для выключения язычного нерва. Анестезия наступает через 5 мин.
Зона обезболивания: те же ткани, что и при анестезии у отверстия нижней челюсти, а также ткани, иннервируемые щечным нервом, — слизистая оболочка и кожа щеки, слизистая оболочка альвеолярного отростка нижней челюсти от середины второго малого коренного зуба до середины второго большого коренного зуба. Однако в связи с особенностями взаимоотношений щечного нерва с нижним луночковым и язычным нервами обезболивание в зоне иннервации щечного нерва наступает не всегда. В этом случае следует дополнительно провести инфильтрационную анестезию в области операционного поля для выключения периферических окончаний щечного нерва.
Внеротовые способы используют при невозможности проведения блокады внутриротовым доступом. Применяют доступ из поднижнечелюстной области или подскуловым способом ( по Берше – Дубову)
Внеротовой способ. При выполнении анестезии подчелюстным доступом иглу вкалывают в кожу под внутреннюю поверхность нижнего края челюсти, отступя на 1.5 см от угла, и продвигают ее по кости параллельно заднему краю ветви на 3.5—4 см. Здесь создают депо анестезирующего раствора в количестве 1 мл, чем обеспечивают блокирование нижнего луночкового нерва. Затем, продвинув иглу еще на 1 см, вводят 1 мл анестетика, выключая щечный и язычный нервы. При продвижении иглы на 4 см от нижнего края челюсти и введении в ткань анестезирующего раствора обычно не возникает необходимости в дополнительном перемещении иглы к язычному и щечному нервам, так как диффузия раствора обеспечивает обезболивание в зоне иннервации всех трех нервов. При проведении анестезии по изложенному способу у больных с короткой шеей следует вкалывать иглу без шприца, так как он мешает продвижению иглы до кости. Шприц присоединяют к игле, достигнув уровня нижнечелюстного отверстия.
При выполнении анестезии подскуловым доступом (по Берше— Дубову) иглу вкалывают в кожу перпендикулярно к ее поверхности под нижним краем скуловой дуги на 2 см кпереди от основания козелка ушной раковины. Продвинув ее на глубину 3— 3.5 см и достигнув тем самым внутренней поверхности наружной крыловидной мышцы, вводят 2 мл анестезирующего раствора. В результате через 8— 10 мин происходит блокада нижнего альвеолярного, щечного и язычного нервов. Несколько раньше частично или полностью устраняется контрактура нижней челюсти.
studfiles.net
Местное обезболивание
Под местной анестезией понимают отключение болевой чувствительности на ограниченном участке за счет блокировки проведения болевого импульса по нервным окончаниям. Препараты действуют исключительно в зоне введения, пациент остается в сознании и полностью контролирует свои действия. Большую часть стоматологических манипуляций можно проводить под местным обезболиванием.
В зависимости от способа введения препарата в ткани способы местной анестезии подразделяется на три вида:
- аппликационная – анестетик наносится на поверхность кожи или слизистой и проникает вглубь за счет диффузии;
- инфильтрационная – обезболивающий препарат послойно пропитывает ткани;
- Проводниковая: центральная и периферическая – депо анестезирующего раствора создается в области прохождения крупного нервного ствола.
Аппликационная анестезия
Методика проведения предельно проста: анестезирующее средство наносят прямо на кожу или слизистую оболочку, не нарушая ее целостности. Препараты для местной аппликационной анестезии в стоматологии выпускают в виде мазей гелей или концентрированных растворов. В первом случае поверхность, которую нужно обезболить, смазывают, во втором – накладывают на нее ватный тампон, смоченный препаратом, или распыляют из пульверизатора.

Концентрированный анестетик за счет диффузии проникает с поверхности кожи вглубь на 2-3 мм, блокируя болевые рецепторы нервных окончаний. Обезболивание наступает приблизительно через 3-5 минут и продолжается до получаса. Анестезирующее вещество практически не всасывается в кровь, поэтому эта методика анестезии считается наиболее безопасной.
Преимущества аппликационной стоматологической анестезии:
- безболезненна при проведении;
- эффект наступает быстро;
- не проявляется резорбтивное действие;
- минимальная выраженность побочных эффектов.
Недостатки:
- малая глубина обезболивания;
- непродолжительность действия;
- невозможность обезболивания глубжележащих тканей.
В каких случаях применяется аппликационная анестезия?
- обезболивание места вкола перед проведением инъекционного обезболивания;
- удаление небольших новообразований на тонкой ножке, располагающихся в пределах кожи или слизистой;
- снятие зубных отложений, пародонтальные аппликации;
- удаление молочных зубов в том случае, если корни уже рассосались, а коронка удерживается на слизистой оболочке;
- дополнительное обезболивание пульпы перед ее удалением.
Инфильтрационная анестезия

Этот вид обезболивания относится к инъекционным методикам. Раствор вводят вглубь мягких тканей, пропитывая их. При этом отключаются нервные окончания в зоне введения препарата и все ткани, пропитанные анестетиком обезболиваются.
Преимущества инфильтрационной анестезии:
- хороший контроль зоны обезболивания;
- быстрое наступление анестезии;
- удовлетворительная продолжительность и глубина действия.
Недостатки:
- может потребоваться большое количество анестетика, если зона обезболивания велика;
- деформация мягких тканей за счет введения анестетика и отек в зоне введения.
К инфильтрационным методикам в стоматологии относят следующие виды обезболивания:
- внутрислизистая и подслизистая – обеспечивает обезболивание слизистой оболочки и надкостницы. На верхней челюсти, где костная ткань более пористая, при условии применения современных анестетиков с высокой проникающей способностью может отключиться болевая чувствительность нескольких зубов или челюстной кости;
- поднадкостничная и плексуальная – обычно проводится после подслизистой, так как сама по себе инъекция болезненная, отключает болевую чувствительность костной ткани и зубного нерва (раствор проникает вглубь кости за счет диффузии);
- интралигаментарная – обезболивающий раствор вводится в периодонтальную связку, соединяющую корень зуба с костной лункой. Отключается болевая чувствительность пульпы одного зуба. Основные преимущества этой методики – глубокая локальная анестезия, отсутствие онемения близлежащих тканей, обескровливание пульпы (лучшие условия для эндодонтической обработки канала) и использование крайне малых количеств анестетика –0,1-0,5 мл.
- интрасептальная и внутрикостная анестезия в стоматологии подразумевает введение анестезирующего раствора в пористое губчатое вещество кости. Снаружи оно покрыто плотной кортикальной пластинкой, которую практически невозможно проткнуть обычной иглой. Поэтому для внутрикостной анестезии используют специальные толстые иглы или трепанируют кортикальную пластинку с помощью бора. При внутрикостном введении анестезирующего препарата достигается глубокое обезболивание кости и всех зубов в зоне введения препарата, однако эта методика анестезии достаточно травматична. Ее применение оправдано при проведении стоматологических операций, в тех случаях, когда кость уже обнажена в ходе хирургического вмешательства.

Проводниковая анестезия
В этом случае создается депо обезболивающего препарата в зоне прохождения крупного нервного ствола, при этом отключается проведение болевой чувствительности и обезболивающий эффект наступает во всей зоне его иннервации. Проводниковая анестезия в стоматологии подразумевает использование небольших объемов анестетиков в относительно высоких концентрациях.
Параллельно нервным стволам, в непосредственной близости от них обычно проходят крупные кровеносные и лимфатические сосуды. Врач при введении анестетика руководствуется расположением анатомических ориентиров, но не видит нервы и сосуды непосредственно. Возможность их случайного повреждения не исключена, но при четком соблюдении техники проведения сводится к минимуму.
В зависимости от размера нервного ствола различают центральную проводниковую анестезию и периферическую. В первом случае подразумевается отключение магистральных нервных стволов непосредственно в месте их выхода из полости черепа, во втором – более мелких, вторичных ветвей.

Преимущества проводниковой анестезии:
- длительное и глубокое обезболивание в зоне иннервации ствола;
- требуется относительно небольшое количество анестетика;
- позволяет достичь глубокого обезболивания с помощью относительно малоэффективных анестезирующих препаратов.
Недостатки методики:
- высокий риск травмирования нерва и кровеносных сосудов;
- требует высокого уровня мануальных навыков;
- область обезболивания ограничивается зоной иннервации нервного ствола.
Виды центральной анестезии
Анестезия у круглого отверстия черепа – отключает вторую магистральную ветвь тройничного нерва – верхнечелюстной . При этом отключается болевая чувствительность альвеолярного отростка соответствующей половины верхней челюсти вместе со всеми находящимися в нем зубами и покрывающей его слизистой оболочкой, а также кожа крыла носа и верхней губы и слизистая оболочка дна верхнечелюстной пазухи.
Обезболивание у овального окна – отключает болевую чувствительность половины нижней челюсти с соответствующей стороны вместе с зубами, а также слизистую оболочку щеки, дна полости рта, половины языка, а также кожа подбородка, угла рта и нижней губы.
Центральную анестезию применяют в основном челюстно-лицевые хирурги при проведении объемных вмешательств на кости челюсти.
Периферическая зубная проводниковая анестезия позволяет отключить чувствительность в зоне иннервации одной или нескольких конечных ветвей:
- туберальная анестезия – отключает задние верхние альвеолярные ветви и обезболивает жевательные зубы верхней челюсти;
- небная – обезболивает слизистую твердого неба;
- инфраорбитальная – отключает болевую чувствительность в области резцов и клыков, а также верхней губы;
- резцовая – обезболивает слизистую твердого неба на отрезке от клыка до клыка верхней челюсти.
- торувальная анестезия отключает нижнелуночкавый щечный и язычный нервы, обезболивая все зубы нижней челюсти в одной стороны, слизистую альвеолярного отростка, щеки и языка.
Местные анестетики

Местные анестетики, в зависимости от их химического строения подразделяются на сложные эфиры (новокаин, анестезин) и амиды (лидокаин, мепивастезин, артикаин). Первые – менее токсичны, вторые – более эффективны. Помимо самого анестетика в состав препарата могут быть включены сосудосуживающие вещества и средства, улучшающие проникновения раствора в ткани. Основной критерий выбора местного анестетика – соотношение эффективности и токсичности. С этой точки зрения бесспорным лидером считаются анестетики амидной группы артикаинового ряда: Ультракаин и Убистезин.
Чем обезболивать полость рта пациента при проведении стоматологического вмешательства, решает сам стоматолог. При этом он учитывает не только рабочие характеристики анестетика, но и его стоимость, а также технические возможности. К примеру, врач, владеющие методикой проведения проводниковой анестезии, вполне может добиться хорошего уровня обезболивания с помощью лидокаина, а при недостатке мануальных навыков может не спасти даже самый эффективный артикаин.
Общий наркоз в стоматологии
Общий наркоз – это сложная медицинская манипуляция, подразумевающая использования сильнодействующих фармакологических препаратов, поэтому в стоматологии его применяют не часто. Общий наркоз показан:

- пациентам с психическими нарушениями, если с ними невозможно установить продуктивный контакт;
- при проведении объемных хирургических вмешательств, чаще всего, из области дентальной имплантации;
- тем, кто испытывает иррациональный страх перед стоматологическим вмешательством, который не удалось устранить после работы с психологом и психотерапевтом;
- лечение пульпита и периодонтита у детей младшего возраста.
При проведении общего наркоза требуется госпитализация пациента, по крайней мере, на 1 сутки. Из-за большого количества побочных эффектов и невозможности использования в амбулаторной практике, наркоз в стоматологии применяется все реже и реже, уступая место внутривенной седации.
Потенцированное обезболивание
В этом случае, помимо местного анестетика, пациенту вводят препараты, снижающие тревожность. При этом человек остается в сознании, осознает происходящее, способен выполнять инструкции врача, но не испытывает беспокойства или страха перед вмешательством. Выход из состояния седации занимает около получаса, после чего пациента можно смело отправлять домой.
nashizuby.ru
Классификация анестезии в современной детской стоматологии?
 Детям, и в первую очередь маленьким, не достигшим шестилетнего возраста, обычно бывает тяжело терпеть боль. Особенно им сложно, если посещение стоматолога первое, и дети пока ещё плохо представляют себе, что это за врач. Так что для них это значительный стресс. Анестезия при лечении зубов у детей, кроме всего прочего, важна и в психологическом плане. Ребёнку намного проще доверить лечение врачу, если он абсолютно уверен, что ему во время проведения манипуляций не будет неприятно. Делают ли детям анестезии при лечении зубов? В зависимости от сложности процедуры, выполняется местное обезболивание. Иногда проводится и ингаляционный наркоз. Сейчас начали использовать такой вид альтернативной анестезии, как седация.
Детям, и в первую очередь маленьким, не достигшим шестилетнего возраста, обычно бывает тяжело терпеть боль. Особенно им сложно, если посещение стоматолога первое, и дети пока ещё плохо представляют себе, что это за врач. Так что для них это значительный стресс. Анестезия при лечении зубов у детей, кроме всего прочего, важна и в психологическом плане. Ребёнку намного проще доверить лечение врачу, если он абсолютно уверен, что ему во время проведения манипуляций не будет неприятно. Делают ли детям анестезии при лечении зубов? В зависимости от сложности процедуры, выполняется местное обезболивание. Иногда проводится и ингаляционный наркоз. Сейчас начали использовать такой вид альтернативной анестезии, как седация.
Выполнение местной анестезии
Если вы сталкивались с заболеваниями полости рта у своего ребёнка, то наверняка задумывались, какую анестезию делают детям при лечении зубов. Анестезия стала называться местной, потому что она способна оказывать действие на определённом участке, куда вводится препарат. Предварительно, перед выполнением врачебной манипуляции, препарат вводится в десну, после чего через небольшой отрезок времени пациент почувствует, что эта область лишается чувствительности. Именно так и действует местное обезболивание. При этом действие анестезии распространяется не только в одной области, но и несколько дальше, в 10 см от места выполнения врачом укола.
Действие местной анестезии на маленьких детей
Ребёнок под действием местного вида проведения анестезии продолжает находиться в сознании. Этот вид анестезии может не подойти, если ребёнок чересчур активен, он не готов ждать завершения врачебного вмешательства. То, что ребёнок не ощутит при врачебном вмешательстве боли, ещё не означает, что ему не станет вдруг скучно. Так что если раньше уже пришлось столкнуться с подобным явлением, или имеются опасения, что что-то подобное повторится, предпочтительнее заранее выбрать клинику, в которой стоматологический кабинет оборудован для лечения детских молочных зубов. Обычно в кабинетах есть игрушки, которыми получится в итоге отвлечь ребёнка.
Когда применяют местный вид анестезии?
Лечение зубов под анестезией у детей доктора рекомендуют при любых стоматологических вмешательств, если при их проведении врач может задеть нервы. Если у ребёнка чувствительность высокая, то обезболивающий укол делают даже до лечения, в том числе пародонтита.
Данный вид обезболивания советуют также делать, если для проведения лечения требуется, чтобы пациент находился в ясном сознании. При небольшой дозировке будут снижены все болевые ощущения в определённой области. Но при этом ребёнок всё равно будет их чувствовать. Это позволяет выявить наличие заболеваний ротовой полости без проведения дополнительных манипуляций, ориентируясь на ощущения ребёнка.
Безопасным ли будет выполнение ребёнку местной анестезии?
Такого рода анестезия в сфере стоматологии для маленьких детей полностью безопасна. Компоненты используемого препарата способны блокировать сигнал от одного из участков проходящего нервного импульса, не влияя на ЦНС. Анестезиологи с осторожностью подходят к обезболиванию детей, потому что если выбрать неверное средство, итоги могут быть неприятными.
Выполнение общей анестезии
Анестетики оказывают действие на ЦНС и вызывают обратимые изменения в восприятии боли. Человек перестаёт ощущать боль, у него временно понижаются рефлексы, нет полного восприятия внешнего мира. Наркоз используется часто в детской стоматологии, но при этом врачи не рекомендуют его применять его безосновательно.
Применение наркоза в сфере детской стоматологии
Когда применяют общую анестезию?
-
Нужно, чтобы ребёнок при лечении зубов всё время сидел полностью неподвижно. Но на практике (и родители это знают) так бывает редко. Маленькие дети постоянно поворачиваются, закрывают рот и т. п. Это усложняет для врача лечение и подвергает опасности ребёнка. Если необходимо выполнение сложной манипуляции, когда требуется неподвижность. К примеру, при удалении молочных зубов применяют наркоз, в том числе если у малыша достаточно высокий болевой порог, и он способен перенести проведение процедуры.
-
Иногда у детей отмечаются аллергические реакции на компоненты в составе средств для проведения местного типа анестезии. Организм детей подвержен аллергии на вещества, с которыми организм не сталкивался. В таком случае поможет выполнение наркоза вместо местной анестезии.
-
Важно выполнение лечения с минимальным дискомфортом. Бывает, дети страдают нервно-психическими расстройствами и им нежелательно наблюдать за ходом лечения. В этом случае показан наркоз, чтобы вмешательство происходило без стресса.
-
Манипуляции могут затянуться надолго. Это касается случаев, когда необходимо выполнить сразу несколько манипуляций, к примеру, нужно лечить несколько зубов или удалить. Иногда врачебное вмешательство длится несколько часов. Это тяжело для ребёнка. Он не сможет всё это время пробыть в неподвижности, а это необходимо на практике для успешного исхода лечения. Снова на помощь приходит наркоз. При погружении ребёнка в медикаментозный сон манипуляция пройдёт незаметно.
-
Рвотный рефлекс, встречающийся при проведении манипуляций у детей, является причиной, по которой требуется наркоз. То же актуально и для взрослого возраста.
-
Высокая чувствительность. Порог чувствительности разный. И ежели ребёнок с трудом переносит боль, то местная анестезия вряд ли подойдёт. Придётся выполнить наркоз.
Лечение под наркозом детских молочных зубов
Одно из показаний для проведения наркоза — страх детей перед врачами-стоматологами и выполнением уколов. Проблема решилась посредством проведения лечения с применением общей анестезии. Стоматологи в последнее время, вняв доводам психологов, часто отказывают в местной анестезии. Психологи считают, что маленький человек должен привыкнуть к страху. Конечно, в будущем подобный подход может принести пользу. Но в каждом случае относительно анестезии принимается индивидуальное решение.
Безопасно ли выполнение общей анестезии детям?
Наркоз не проходит бесследно для ЦНС. При частом применении наркоза у взрослых и у детей может произойти сбой в работе сердца, есть и риск снижения чувствительности, ослабления иммунитета. Родителям не надо бояться, поскольку детям анестезиологи дают маленькие дозы препаратов для проведения наркоза. Ребёнок пребывает во сне около получаса или чуть больше по времени. За такой короткий срок наркоз не вредит человеку. Наркоз проводят с учётом противопоказаний, чтобы не было осложнений. Какие это противопоказания?
-
Наличие инфекционного заболевания в острой стадии
-
Астма
-
Наличие сердечной недостаточности.
-
Наличие пневмонии
-
Болезни крови.
-
Наличие рахита.
Перед операцией врач-анестезиолог назначает анализ крови, затем направляет на ЭКГ пациента. По итогам обследований можно понять, стоит ли делать наркоз. Родителям ребёнка врач объясняет возможные последствия наркоза. Врач-анестезиолог всегда следит за тем, в каком состоянии находится пациент.
Применение других методов
Среди альтернатив наркоза – седация и даже гипноз. Гипноз, кстати, выполнить не так-то просто. И тем более сложно его выполнить при работе с детьми. Чтобы ввести пациента в гипноз, от него требуется внимание и сосредоточенность. В случае с детьми это труднодостижимо.
Седация способна обеспечить покой как самого ребёнка, так и его родителей. Выполнение седации предполагает вдыхание смеси оксида азота и кислорода. Ребёнок в итоге становится расслабленнее, не чувствует острой боли. Ощущение страха уходит. Седация не может использоваться вместо обезболивающих средств. Методика комбинируется с проведением местной анестезии. Они могут совместно проводиться вместо наркоза.
Выполнение седации в детской стоматологии
Когда прибегают к седации?
-
Она нужна при первом посещении ребёнком врача-стоматолога. Если лечение проходит под седацией, можно избежать большого количества проблем. Удастся избавиться от страха. Если ребёнок уже знает, что стоматолог не причиняет ему боль, он в дальнейшем спокойно придет к нему на лечение.
-
Если есть страхи, седация тоже нужна. Можно использовать, к примеру, закись азота.
Безопасно ли выполнение седации детям?
Закись азота присутствует в воздухе, как и кислород. Мы каждый день его вдыхаем. При выполнении седации концентрация газа выше, но при этом средства для её проведения не способны причинить вред организму. По завершении подачи в организм газа его действие быстро прекращается (через пару минут). Седация является альтернативным средством, по сравнению анестезией.
Стоимость детской анестезии в Москве
Выполнение местной анестезии выполняется за 400 руб. (укол).Выполнение общей анестезии дороже и составляет около 4000 руб. за 30 минут лечения. Если нужна седация, то она выполняется за 1500 руб за 30 минут лечения.
www.liderstom.ru
Принципы действия.
Обезболивание проводится непосредственно перед началом лечения. Анестетик бывает, как в жидком, так и гелеобразном виде. Врач вводит инъекцию в мягкие ткани, которые находятся около больного зуба. Через некоторое время, язык, десна и щеки немеют и «замораживаются». В этот момент, анестезирующее средство, выступает блокатором нервных импульсов, которые подают сигнал боли в головной мозг. Пациент спокойно переносит стоматологические манипуляции, не испытывая напряжения.
 Длительность и эффективность зубной анестезии зависит от качеств используемых материалов и местоположения укола. Чем ближе к проблемной зоне, была введена инъекция, тем интенсивнее она подействует. У каждого организма, все индивидуально, поэтому и лекарственное средство будет выводиться с разной скоростью.
Длительность и эффективность зубной анестезии зависит от качеств используемых материалов и местоположения укола. Чем ближе к проблемной зоне, была введена инъекция, тем интенсивнее она подействует. У каждого организма, все индивидуально, поэтому и лекарственное средство будет выводиться с разной скоростью.
Разные типы препаратов, функционируют по-своему. Например, гелеобразные, нанесенные на десну или поверхность щеки, действуют всего лишь пару минут. Если они установлены в верхнюю часть челюсти, эффект продержится в течение 2-3 часов. Для лечения нижней группы зубов, требуется более глубокое введение укола, поэтому результат сохраняется до 4-х часов. После рассасывания раствора, онемение проходит и к пациенту возвращается чувствительность.
Методы анестезии.
В зависимости от поставленных целей и сути проблемы, врач выбирает способ обезболивания. В медицине выделяют два основных метода:
Наркоз.
Чаще всего применяется в хирургии, а в стоматологии намного реже, при острой необходимости. Он воздействует на все тело пациента, вызывая состояние сна. В это время все мышцы расслабляются, а сознание отключается. Вводить болеутоляющие препараты, можно внутривенно или вдыхать пары, через маску. Глубокий наркоз используют при проведении сложных операций, когда у человека не хватает собственных сил справиться с болью или требуется полностью исключить движение тела. Во время сна, врач контролирует состояние пациента, чтобы избежать возникновения экстренных ситуаций.
Выход из наркоза – это возращение организма к нормальной жизнедеятельности, после долгой «заморозки». У всех людей, этот процесс протекает по-разному, у кого-то наступают признаки тошноты или чувство вялости, а кто-то просыпается хорошо выспавшимся и отдохнувшим.
Общая анестезия в стоматологии при беременности, применима только в экстренных случаях, когда нет другой альтернативы.
Местное обезболивание.
В отличие от наркоза, оно происходит локализовано, затрагивая только определённые участки тела. Можно использовать для детей и беременных женщин, без страха возникновения нежелательных последствий. В стоматологической практике, применяется чаще всего именно этот способ, поэтому о нем мы расскажем более подробно.
Показания и противопоказания к использованию местной анестезии.
Любое стоматологическое вмешательство, которое вызывает болевые ощущения, обязательно должно сопровождаться «заморозкой» необходимого участка ротовой полости. Есть список заболеваний, при лечении которых, необходимо введение анестезирующих препаратов:
- Кариес сложной формы;
- Удаление зуба или его корней;
- Периодонтит;
- Воспалительные процессы в зубочелюстной системе;
- Во время протезирования.

Перед составлением плана лечения и выбором медикаментов, врач обязательно должен опросить пациента, узнать у него наличие противопоказаний, чтобы исключить возможность появления осложнений.
- Аллергия на используемые препараты;
- Заболевания сердца;
- Сахарный диабет;
- Проблемы с эндокринной системой.
Виды анестезии.
В медицине существует несколько методик, они различаются по времени длительности, эффективности и месте проведения.
Проводниковая.
Самый распространённый вид местного обезболивания в стоматологии. С помощью специальной иглы, препарат вводят рядом со стволом нерва, блокируя импульсы боли, которые идут к головному мозгу. Инъекцию ставят дозами, не превышая объема в 5 мл. Для гарантированного результата, укол располагают под углом в 90 градусов.
«Заморозка» распространяется только на определённую группу зубов, в том месте, где будет проходить лечение. Примерно через 15 минут, лекарство начинает действовать, и врач может приступить к работе.
Место укола могут дополнительно смазать лидокоином. Если во время процедуры, пациент продолжает чувствовать неприятные ощущения, допускается ввод еще одной дозы.
Инфильтрационная.
Отличается от проводниковой только углом наклона иглы и местом применения. Препарат вводят прямо в область верхушки корня. Этот вид наиболее эффективен для зубов, верхней челюсти. Инфильтрационной анестезией, можно «заморозить» и маленький участок, и большую поверхность ротовой полости вместе с мягкими тканями.
Аппликационные.
Этот способ, выполняется без шприца. Стоматолог наносит необходимое средство прямо на больной зуб и мягкие ткани, окружающие его, с помощью ватного тампона или пальцев рук. Некоторые врачи, распыляют анестетики помощью специального спрея.
В основном, применяется во время несложных и быстрых операций, так как его действие краткосрочно, и не защищает от сильных болей. Срок сохранения результата — максимум 20 минут. Часто используется, как первый этап, перед проведением инъекционного способа «заморозки».
Внутрикостная.
 К этому приему, стоматолог прибегает намного реже, когда другие виды анестезии оказались неэффективны. Болеутоляющее, вводят прямо в твердые ткани между зубами. Сложность заключается в технике выполнения, чтобы добраться до кости, врач разрезает десну и бором просверливает в ней отверстие. Это самый действенный метод чтобы быстро и надолго заморозить необходимый участок.
К этому приему, стоматолог прибегает намного реже, когда другие виды анестезии оказались неэффективны. Болеутоляющее, вводят прямо в твердые ткани между зубами. Сложность заключается в технике выполнения, чтобы добраться до кости, врач разрезает десну и бором просверливает в ней отверстие. Это самый действенный метод чтобы быстро и надолго заморозить необходимый участок.
Интралигаментарная.
Её особенность заключается в высокой скорости введения инъекции, поэтому онемение наступает, почти сразу же, но длится только 20-30 минут. Преимущество интралигаментарной анестезии в стоматологии, в том, что она воздействует непосредственно на зуб, не задевая щек, губ и языка. Именно поэтому, процесс восстановления происходит гораздо проще.
Особенности обезболивания у беременных.
Одно из самых распространённых заблуждений – это то, что женщинам, находящимся в положении, противопоказано лечение зубов. Не стоит доверять недостоверным источникам, стоматология и беременность, вполне совместимые понятия. Будущие мамы, должны проходить проф осмотр во время планирования и на 8, 18 и 28 неделях беременности. Вовремя не вылеченные инфекции в ротовой полости, способствуют развитию других опасных заболеваний.
Сразу появляется вопрос: может ли навредить, применение зубной анестезии, здоровью будущего ребенка? Современные технологии, позволяют использовать препараты с меньшей концентрацией адреналина. Разрешенные болеутоляющие – ультракаин, примакаин или мепивакаин*. Они не проникают в плаценту, следовательно, не наносят вред организму беременной женщины.
*Проверенный и точный список, допустимых лекарств, можно узнать, у вашего лечащего врача.
Анестезия для детей.
Безболезненная детская стоматология — актуальная тема, на сегодняшний день. Все родители знают, что для ребенка значит поход к дантисту. Если взрослому это доставляет мало приятных эмоций, то что уж говорить о детях. Первый плановый визит всегда рассчитан на возраст 6-7 лет – это время смены молочных зубов на постоянные.

Психика малышей еще не до конца сформирована, одно не верное слово или действие, может спровоцировать развитие неприятных воспоминаний. Поэтому, важно вызвать доверие у ребенка, морально подготовить его к процедуре: объяснить зачем он идет туда и что доктор будет делать. Использование анестетических средств, в детской стоматологии – это неотъемлемая часть комфортного лечения.
Самые подходящие методы установки инъекции для малышей — это инфильтрационная, проводниковая и аппликационная. Место, куда вводится препарат, заранее «замораживается» и только потом, врач делает укол. У ребенка еще полностью не сформирован организм, поэтому в детской анестезии, применяют специальные лекарства, которые дают возможность провести процедуру безопасно.
Рекомендации.
Для успешного использования анестетических средств, существует два условия: 1) пациент должен воздержаться от употребления алкоголя, как минимум за сутки перед лечением; 2) иметь хорошее самочувствие.
Часто, после окончания действия болеутоляющих препаратов, у пациента возникают болезненные ощущения, припухлость, покалывание в месте укола, затрудненное открывание рта (тризм). В течение 2-4 дней, все остаточные явления должны пройти.
После лечения, чувствительность возвращается постепенно, поэтому аккуратно принимайте пишу, чтобы случайно не укусить себя. Так же, рекомендуется, на это время, отказаться от курения.
Осложнения.
Когда лекарство перестало действовать, а побочные явления не проходят, а только усиливаются, обратитесь к стоматологу. Ухудшение состояния, повышение температуры тела, сыпь в ротовой полости, большой отек в месте вкола – это осложнения, которые свидетельствуют о неправильно проведенной процедуре анестезии. Для разрешения проблем, обратитесь к врачу.
Используемые препараты.
Современная медицина, предлагает большой выбор действенных лекарств. В основном, предпочтение отдается препаратам на основе артикаина или мепивакаина:
- Ультракаин.
- Септанест.
- Убизестин.
- Скандонест.
- Мепивазестин.
Они более эффективнее, лидокоина и новокоина, которые все реже применяют в обезболивании.
Стоимость безболезненного лечения в Москве.
Клиника «А-медик», предлагает процедуру анестезии зуба трех видов: проводниковую, инфильтрационную и аппликационную. Стоимость услуг не превысит 500 рублей. Мы используем только качественные и проверенные препараты, соблюдая все нормы доз и учитывая особенности каждого пациента.
a-medik.su
Местная анестезия в стоматологии
В стоматологии выделяют следующие виды местной анестезии, ниже коротко рассмотрим каждую из них, а если захотите узнать подробнее, переходите по ссылкам:
- Аппликационная
- Инфильтрационная
- Проводниковая
- Внутрикостная
- Интралигаментарная (внутрисвязочная)
- Стволовая
- Комбинированная.
- Компьютерная
Все современные методы обезболивания в стоматологии имеют свои особенности, показания и противопоказания.
В детской стоматологии используются те же виды местного обезболивания, но совсем маленьким пациентам (2-3 лет), которые просто не дадут работать стоматологу, мы делаем кратковременный наркоз, например, пропофолом. Это очень современный и безопасный препарат.
Аппликационное обезболивание
Позволяет обезболить поверхностные мягкие ткани: кожу и слизистую на глубину примерно 1 – 3 мм. Лекарственный препарат быстро проникает в ткани и временно отключает расположенные там нервные окончания. Во время процедуры используется высокая концентрация местного анестетика в виде геля, аэрозоля или эмульсии. Препаратом смазывают высушенную слизистую или распыляют на нее раствор при помощи пульверизатора.

Местная аппликационная анестезия в стоматологии (иначе говоря анестезия без укола) используется:
- чтобы обезболить точку вкола иглы, прежде чем проводить инъекционное обезболивание;
- для удаления молочных зубов;
- при удалении небольших новообразований мягких тканей.
Обезболивание при стоматите у детей с применением специальных паст и гелей также является аппликационным.
Инфильтрация тканей раствором анестетика
Инфильтрационная анестезия используется в стоматологии значительно чаще других. Обезболивание тканей происходит при помощи шприца или безыгольного инъектора. Чувствительность к боли отключается уже через несколько минут, а длительность воздействия зависит от вида анестетика, его дозы, наличия в составе сосудосуживающих компонентов.
Метод, кроме того, обладает некоторыми разновидностями: внутрикостная и интралигаментарная анестезия, они тоже достаточно часто применяются в стоматологии. Для них необходимо использовать специальный шприц.
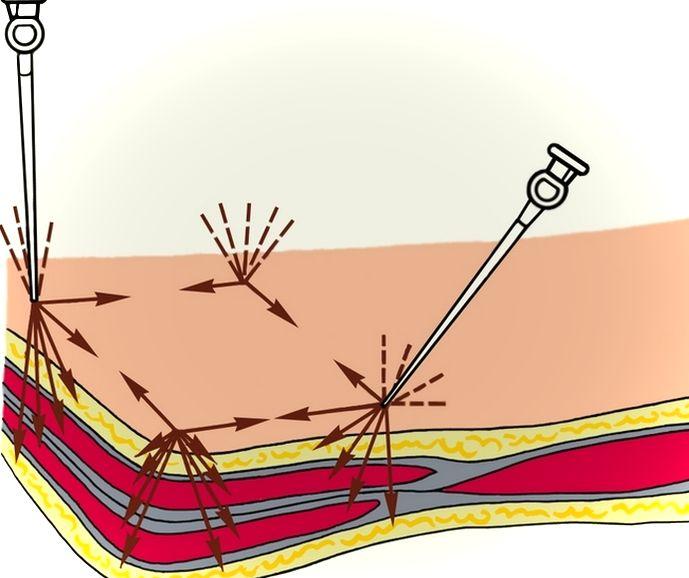
Проводниковое обезболивание в стоматологии
Гораздо реже, чем инфильтрационная, применяется проводниковая стоматологическая анестезия. Раствор анестетика вводят вблизи периферического нервного ствола, при этом обезболивается вся область, за которую он отвечает. Через 10 -15 минут после инъекции наступает желаемый эффект и сохраняется он в течение 1-2 часов.
Используется тогда, когда нужно обезболить сразу большой участок или если инфильтрационная анестезия не сработала. В отличии от инфильтрационной анестезии здесь используется меньшее количество анестетика, но в большей его концентрации.
На нижней челюсти проводятся торусальная и мандибулярная анестезии.
При этом отключаются нижнелуночковый и язычный нервы, поэтому во время действия анестетика пациент ощущает онемение всей половины нижней челюсти, губы, подбородка и языка. Проведение туберальной анестезии в стоматологии часто сопровождается формированием гематомы. Именно это неудобство, в сочетании со сложностью техники проведения и высокой вероятностью осложнений заставило стоматологов отказаться от этого вида обезболивания.
Внутрикостная анестезия
Для внутрикостного введения анестезирующего раствора во время инъекции врач перфорирует плотную наружную кортикальную пластинку челюстной кости и вводит раствор собственно в губчатое вещество, где располагаются концевые ветви зубного сплетения. Эффект проявляется уже через 1-2 минуты, обезболиваются зубы и альвеолярный отросток. Эта манипуляция выполняется с помощью специального шприца с короткой иглой большого диаметра и является разновидностью карпульной анестезии в стоматологии.
Интралигаментарная анестезия
Интралигаментарная анестезия подразумевает у стоматолога введение раствора в периодонтальную связку, которая соединяет корень зуба с костной альвеолой. Таким образом можно обезболить только один зуб и сделать это с помощью рекордно малого количества анестетика, именно поэтому данный вид обезболивания остается весьма популярным. Следует отметить, что инъекция в периодонт является достаточно болезненной и незначительный дискомфорт сохраняется в зубе на протяжении суток после ее проведения.
Стволовая анестезия в стоматологии
Данный вид обезболивания в стоматологии проводится редко. Еще данная методика носит названия (по автору) «по Берше-Дубову». Такую методику используют при сильном болевом синдроме у пациента, для лечения серьезных травм и операциях на челюсти и скуловой кости, а также при невралгии и только в условиях стационара.

Инъекцию анестетика вводят в основание черепа (стволовую часть мозга), обезболивающее распространяется по обоим тройничным нервам и их ветвям. Это позволяет отключить сразу нижнечелюстной и верхнечелюстной нервы. Эффект от стволового обезболивания длится достаточно долго.
Комбинированная анестезия
Комбинированная, или седативная анестезия в стоматологии применяется все чаще и чаще. Чтобы лечение было не просто безболезненным, но и полностью комфортным, мало просто устранить боль, необходимо справиться со страхом, эмоциональным стрессом. Именно этого эффекта позволяет добиться потенциированное обезболивание. Оно представляет собой сочетание поверхностной седации и местной анестезии, проводится с участием врача-анестезиолога. Это один из лучших на данный момент видов анестезии для детей в стоматологии.
Поверхностная седация – состояние оглушения, легкого угнетения сознания. При этом пациент не испытывает страха или беспокойства перед предстоящим вмешательством, но остается в сознании. Конечно же преимущество данного обезболивания не только в его комфортности. Беспокойство и страх, кроме всего прочего, вызывают существенное снижение болевого порога. То есть устранение негативных эмоций позволяет достичь хорошего уровня обезболивания меньшими дозами анестетика.
Что такое компьютерная анестезия?
Анестезия, контролируемая компьютером, проводится специальной электронной системой, которая состоит из системного блока и наконечника. Игла имеет особую конструкцию, что позволяет абсолютно безболезненно прокалывать мягкие ткани и перфорировать кортикальную пластинку кости. Ещё одним плюсом является дозированное введение обезболивающего препарата: количество и скорость этого процесса регулирует компьютер.
Карпульная анестезия
Для проведения в стоматологии карпульной анестезии используются специальные инструменты — карпульные шприцы. Они представляют собой многоразовое металлическое устройство, имеющее корпус, поршень и иглу, толщина которой намного меньше обычной иглы для инъекций. Препараты поставляются в специальных емкостях-карпулах и помещаются в корпус шприца.

Препараты для местной анестезии в стоматологии
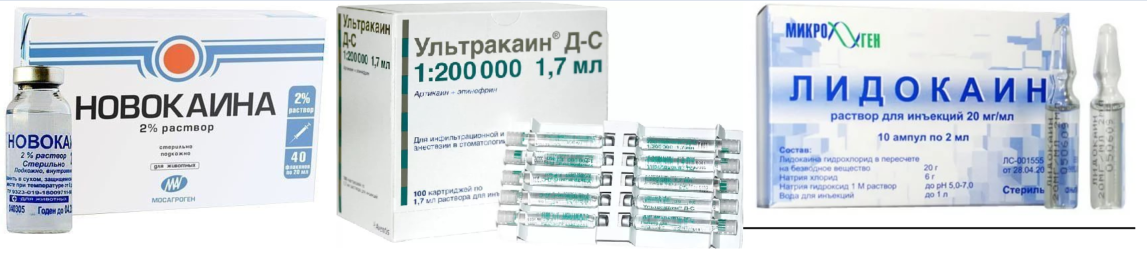
Подразделяются местные анестетики в стоматологии на:
Эфирные:
- Новокаин;
- Анестезин;
- Дикаин.
Амидные:
- Лидокаин;
- Пиромекаин;
- Тримекаин;
- Прилокаин;
- Мепивакаин;
- Артикаин;
- Этидокаин;
- Бупивакакин.
Помимо основного обезболивающего компонента большинство анестетиков содержат сосудосуживающие вещества, такие как, например, адреналин или эпинефрин. За счет эффекта сужения сосудов в очаге инъекции, вымывание анестетика происходит медленнее. Это позволяет увеличить силу и продолжительность обезболивания.
Для проведения анестезии в детской стоматологии препараты нужно выбирать с наименьшим уровнем токсичности, но в то же время эффективные. Выбор в этом случае падает на препараты амидной группы: ультракаин и скандонест в детских дозировках. Первый из приведенных в принципе считается лучшим анестетиком в стоматологии. Обезболивающий эффект от ультракаина наступает быстро и сохраняется долго.
Не стоит терпеть боль и отказываться от анестезии в стоматологии при грудном вскармливании. Местные анестетики в небольших количествах выводятся с молоком, а, значит, могут попасть в организм ребенка. В данном случае я рекомендую сцедить несколько порций молока перед визитом к стоматологу и в течение суток после лечения зубов не кормить ребенка грудью.
Если женщина решит не лечить или не удалять больной зуб, то рано или поздно возникнут осложнения, которые уже потребуют неотложного лечения, что еще больше может сказаться на малыше.
Если Вы планируете беременность, обязательно заранее посетите стоматолога, т.к. врачи категорически не рекомендуют лечить зубы во время беременности с использованием анестезии, особенно в первом триместре. Т.к. именно в первом триместре закладываются основных органы ребенка, а применение анестетиков или препаратов наркоза может негативно отразиться на дальнейшем развитии малыша.
Рекомендуем также почитать:
- Через сколько отходит анестезия?
- Обезболивание без укола — прорыв в стоматологии.
- Наркоз в стоматологии.
- Почему не действует обезболивание?
Анестезия без адреналина в стоматологии
Как я уже говорил, для усиления эффекта в анестезирующий раствор добавляют сосудосуживающие препараты — это увеличивает продолжительность действия и снижает уровень всасывания препарата в кровь. Но случайное попадание самого сосудосуживающего вещества в кровяное русло связано с серьезными побочными эффектами. Именно поэтому при проведении обезболивания в стоматологии используются анестетики без адреналина для беременных, в детской практике и при лечении пациентов с заболеваниями сердечно-сосудистой системы.
Противопоказания к анестезии в стоматологии
Противопоказаниями к анестезии для зубов являются:
- Аллергические реакции на вещества, входящих в состав анестетиков;
- Сердечно-сосудистые заболевания в анамнезе;
- Сахарный диабет;
- Патология органов эндокринной системы;
- Некоторые виды тяжелых травм челюстно-лицевой области.
Побочные эффекты анестезии в стоматологии
Если врач профессионал своего дела, осложнения при местном обезболивании в стоматологии очень маловероятны. Есть некоторые моменты, которые беспокоят пациентов после лечения зубов и в принципе являются вариантом нормы: отек губы или припухлость щеки, боли в десне или даже головная боль в течение нескольких часов.
Однако все эти симптомы должны уйти в течение 1-3 дней после лечения. Если Вы видите, что ситуация не улучшается или даже ухудшается, обратитесь к стоматологу, который проводил процедуру.
Редко, но могут встречаться более серьезные осложнения, к ним можно отнести:
- Аллергические и токсические реакции. Повышенная чувствительность организма к медикаментам обусловлена аллергической предрасположенностью. Могут проявляться в виде крапивницы, отека Квинке, анафилактического шока и тд.;
- Травма сосудов инъекционной иглой, в результате чего могут появиться гематомы и синяки;
- Боль и жжение в месте инъекций (довольно часто встречается и считается нормой);
- Тризм. Спазм жевательных мышц. Возникает при повреждении мышечных волокон или нерва;
- Потеря чувствительности. Возникает при повреждении нерва во время инъекции;
- Повреждение мягких тканей. При потере чувствительности пациент может прикусить язык, губу, щеку;
- Инфицирование. При несоблюдении правил антисептики.
Советы пациентам
Боль во время укола анестетика и лечения будет зависеть от нескольких факторов:
- от Вашей чувствительности;
- профессионализма стоматолога и оснащенности клиники;
- от степени разрушения зуба и глубины кариеса.
Если Вы планируете визит к врачу, советую Вам соблюсти ряд моментов:
- не употребляйте спиртное накануне, это может ухудшить действие анестетика;
- если у Вас простудное заболевание, кашель, насморк, лучше отложить визит до полного выздоровления;
- женщинам и девушкам не рекомендуется посещать стоматолога во время менструации, т.к. в этот период ухудшается свертываемость крови (кстати, не удивляйтесь, если такой вопрос Вам задаст анестезиолог перед операцией, во время менструации операции не проводятся.
- если Вы сильно переживаете, постарайтесь успокоится и хорошенько поспать. Есть конечно успокоительные препараты, типа Афобазола или всем известной «валерьянки», но я бы не рекомендовал лишний раз принимать любые лекарства, большинство из нас умеют совладать со своими эмоциями и без них.
- тщательно выбирайте клинику! Сейчас их выбор очень велик, но очень немногие соблюдают важные требования и все требования антисептики!
Если Вы выбираете клинику, обратите внимание на:
- Юридическое название и регистрационные документы, такое же название должно быть в договоре на оказание услуг.
- Сохраняйте все чеки и квитанции об оплате, оплачивайте только через кассу (также следите за юридическим названием клиники в них).
- Зайдите на сайт клиники (там должны быть представлены свидетельства, лицензии и сертификаты специалистов), почитайте отзывы в интернете, поговорите со знакомыми.
- Посетите саму клинику, запишитесь на первичный прием.
- Если Вы планируете лечить зубы «во сне», т.е. под наркозом обязательно уточните наличие анестезиолога в штате клиники!
- Обратите внимание, что врач должен надеть новые перчатки и при Вас распечатать все одноразовые инструменты, которыми будет проводить лечение и осмотр!!! Кроме того, в клинике должны быть стерилизаторы воздуха.
- С осторожностью относитесь к зубным кабинетам, находящимся на первом этаже жилых домов, лучше отдать предпочтение крупным клиникам с хорошей оснащенностью, но помните, что дорого — не значит качественно.
О том как выбрать стоматологию и на что обратить внимание смотрите в расследовании 1 канала Стоматологи: теория заговора.
vnarkoze.ru
